ANALISI DEI DATI EMERSI DA UNO STUDIO SUI RISULTATI DELLA PSICOTERAPIA CONDOTTA CON IL METODO ECOBIOPSICOLOGICO
G. Cavallari – S. Gazzotti – A. Santangelo
a) Introduzione
Questo lavoro contiene la presentazione e l’analisi dei dati emersi da uno studio preliminare su un campione di pazienti trattati con la psicoterapia ad indirizzo ecobiopsicologico, da terapeuti che hanno conseguito il diploma nella Scuola di Psicoterapia Istituto ANEB e in tale ambito conducono una formazione permanente attraverso programmi di supervisione, e quindi sono specificamente formati per l’uso di tale metodo. La presentazione dei dati è corredata da una meta-analisi in chiave simbolica e prospettica di tali dati.
La psicoterapia ad indirizzo ecobiopsicologico affonda le sue radici teorico-cliniche in primo luogo nella tradizione della ricerca in campo psicosomatico, considerando il paziente come una unità mente-corpo che però è vista originalmente come inserita in una rete più “complessa” costituita dalla società e dal mondo naturale. Il secondo paradigma di riferimento è rappresentato proprio dalla scienze della complessità, da cui deriva una concezione della salute e della malattia che rifugge da ipotesi ezio-patogenetiche di stampo causalistico e riduzionistico, prediligendo invece ipotesi dove la malattia è intesa come espressione di disagio e di crisi dello psicosoma, in una prospettiva multifattoriale in cui predisposizione genetica, stimoli ambientali, eventi stressanti fisici, psichici e relazionali interagiscono fra di loro nella genesi della sofferenza fisica e psichica. In terzo luogo, la psicoterapia ecobiopsicologica si ispira alla tradizione psicoanalitica, e mira quindi alla comprensione delle dinamiche personali, profonde e in parte inconsce che hanno luogo nella storia individuale di ogni singolo paziente.
La attenzione posta alla cifra specifica, individuale, originale di ogni caso clinico, secondo un paradigma per noi irrinunciabile alla luce del quale si curano “persone malate” e non malattie, non deve però indurre a trascurare il valore di una riflessione accurata su aspetti tratti dalla indagine statistica sui casi trattati. Se è vero che ogni paziente deve essere considerato, e aiutato, in primo luogo con il rispetto fondamentale dovuto alla dignità personale e specifica del “suo” disagio, è se altrettanto vero che gli esseri umani sono tutti diversi, anche nel loro modo di essere sani e malati, l’ecobiopsicologia ci aiuta a comprendere che la salute è in primo luogo “sana” espressione di “funzioni” psicosomatiche che appartengono a tutti noi, e che tale espressione, pur declinata in infiniti modi individuali, è nondimeno regolata da principi funzionali iscritti nello psicosoma, che sono comuni a tutti gli esseri umani. Il metodo ecobiopsicologico, applicato in anni di lavoro clinico e di riflessione teorica su numerosi singoli casi ha permesso, attraverso il metodo della analogia, di cogliere l’esistenza di principi che aiutano a comprendere come gli esseri umani si ammalino, e suggeriscono su cosa focalizzare l’intervento terapeutico per poterli curare. Sappiamo bene che il concentrarsi, nella storia clinica di un paziente, di eventi morbosi su specifici organi e apparati rimanda, al di là della soggettività dei singoli casi, a specifiche “criticità” che hanno avuto e hanno a che fare, nella storia di quel paziente, con la funzione psicosomatica rappresentata da quell’organo o apparato. Ad esempio il critico evidenziarsi, nella storia di un soggetto, di disturbi a carico dell’apparato digerente rimanderà a problematiche connesse alle funzioni psicosomatiche di alimentazione, di introiezione, di “digestione” non solo di cibi ma anche di esperienze, di relazioni, di conflitti.
La psicoterapia ad indirizzo ecobiopsicologico si ispira ad un impegno etico, da cui deriva la tecnica utilizzata, che riconduce il compito del terapeuta a tre obiettivi fondamentali: diminuire la sofferenza del paziente, aiutarlo nel recupero delle funzioni psichiche e psicosomatiche che il disturbo di cui soffre ha più o meno gravemente compromesso, e aiutarlo a cogliere il significato, il senso, la dimensione “simbolica” che la malattia porta con sé, in quel momento della vita del soggetto e all’interno della rete relazionale, sociale e naturale in cui vive. Aiutare un soggetto a “comprendere” e non solo a combattere la sua malattia, a prendere in considerazione i fattori relazionali, ambientali, esistenziali che possono avere contribuito alla insorgenza di questa vuole dire entrare con lui nella dimensione più profonda, più individuale, più originale e privata del suo essere. Allo stesso tempo però il nostro paziente è un “uomo che vive fra uomini”, e il suo modo di ammalarsi, se da un lato riflette le dimensioni più intime del suo Sé, dall’altro esprime qualcosa che lo riguarda come membro di un “Mundus” collettivo dove tutto, comprese le malattie, non può mai essere compreso come appartenente ad un solo individuo. Per questo lo psicoterapeuta ad indirizzo ecobiopsicologico se da un lato deve possedere un microscopio per guardare nei luoghi più nascosti della psiche dei suoi pazienti, ma anche un “macroscopio” per vedere la “malattia”, che un individuo porta nella stanza di consultazione come problema personale, anche in una chiave collettiva. L’interpretazione simbolica della sofferenza, da cui può scaturire la terapia efficace, se implica conoscenza di dettagli intimi della vita del paziente, richiede anche una visione più ampia, epidemiologica, categoriale, statistica. Ad esempio, curare un paziente affetto da un disturbo alimentare vuole dire entrare nell’intimo della sua esperienza col cibo, col corpo, con le figure centrali della sua infanzia, ma certo non si può prescindere dal fatto che gli stessi disturbi abbiano oggi, molto più di un tempo, una diffusione epidemica, e se un tempo le “strane” e rare ragazze anoressiche erano materia di interesse di pochi terapeuti specializzati, oggi i problemi con il cibo di migliaia e migliaia di adolescenti sono preoccupazione quotidiana di psicoterapeuti, ma anche di genitori, pediatri, medici di base, insegnanti ed educatori a vario livello. Perché? La risposta può essere trovata nel rapporto problematico del singolo con il suo corpo, con la propria madre, indagando i vissuti individuali, il transfert, i sogni che emergono nel setting individuale di cura? Certamente sì, ma basta?
Le dinamiche fondamentali che stanno alla base dello sviluppo sano o malato della personalità nel suo complesso, della identità, delle difese psicologiche, degli stili relazionali si possono comprendere simbolicamente solo guardando alla psiche individuale e ai suoi rapporti più classicamente importanti, la madre, la famiglia, la storia personale, o richiedono uno sguardo più ampio? Il collettivo, il global, il Mundus entrano nella vita dei singoli, innescando potenziale evoluzione ma anche potenziale patologia, e i terapeuti devono sapere leggere tutto ciò per comprendere e aiutare i singoli. Per fare questo, devono sapere maneggiare, conoscere, intelligere anche dati quantitativi, epidemiologici, statistici. Lo devono fare ovviamente in una chiave che sia simbolica, complessa, analogica, ma non devono temere che sviluppare una prospettiva ermeneutica qualitativa e simbolica a partire da dati quantitativi, raccolti con una metodologia statistica, voglia dire rozzamente tentare di “misurare” l’anima con il metro del carpentiere o con la bilancia del salumiere. I limiti evidenziati da una scienza medica (ma anche psicologica) troppo deterministica nell’adottare una metodologia di intervento evidenced based per cui la terapia che ha funzionato di più statisticamente deve essere necessariamente adottata nel singolo caso (principio in sé validissimo, rischioso solo se prescinde totalmente dalla considerazione della individualità del paziente) non devono portarci a una metodologia basata solo su una sorta di “intuizionismo” terapeutico per cui dico al paziente ciò che “sento” nel qui e ora del nostro incontro, e poiché lo sento deve essere vero. Se kantianamente parlando “i pensieri senza intuizioni sono vuoti, e le intuizioni senza pensieri sono cieche”, per il terapeuta a indirizzo ecobiopsicologico il metodo di indagine simbolico e analogico deve funzionare come mezzo di comprensione nella dimensione intima, irripetibile, particolare di ogni paziente, di ogni coppia terapeuta paziente, di ogni singola seduta, ma anche nella comprensione di come a livello sovra-individuale certe modalità di esprimere la sofferenza si possano ripetere, in quanto esprimono un modo specifico in cui la forma-uomo, intesa come unità psicosomatica, reagisce con la alterazione di particolari funzioni psicosomatiche a determinati stimoli traumatici e stressanti, e non ad altri.
Utile può essere, per non condividere con i pazienti pensieri vuoti e intuizioni cieche, sapere che il processo terapeutico volto non solo alla diminuzione del sintomo ma anche al recupero di funzioni psichiche sane archetipicamente fondate, come il rapporto equilibrato fra autonomia e dipendenza, fra considerazione di Sé e dell’Altro da sé, l’accesso alla progettualità esistenziale, la capacità di essere resilienti, autonomamente e mutualmente regolati è un processo che segue determinate tappe, che rispetta determinate regole evolutive, che pur nella differenze individuali deve rispettare “tracce” che gli studiosi delle scienze della complessità chiamano patterns e constraints, e la tradizione antica definiva con il termine latino di “modus”.
Comprendere e affinare il modus, complesso, articolato, simbolicamente leggibile e in continua evoluzione, ma non per questo esente da regole con cui una forma-uomo si ammala, soffre, si auto-ripara e si rende disponibile ad essere “riparata” è un continuo processo di apprendimento ed evoluzione dei singoli terapeuti e delle loro società, che si nutre di ciò che nasce ogni giorno nella singolarità delle diverse storie cliniche ma anche di riflessioni pensate su dati più ampi, quantitativi e statistici, elaborati creativamente dopo essere stati rigorosamente raccolti.
In questo spirito può essere letto, come punto di partenza e non di arrivo, quanto andremo ora a proporre in questo lavoro.
b) Metodologia
Dalla partenza del progetto di ricerca, avvenuto intorno a febbraio 2012, sono state raccolte in totale 30 cartelle cliniche, grazie al contributo degli psicoterapeuti ad orientamento ecobiopsicologico che conducono i trattamenti presso l’ambulatorio che si trova all’interno della sede della Scuola di Psicoterapia dell’Istituto ANEB, che ha come obiettivo l’integrazione del lavoro clinico con la formazione permanente e la ricerca.
Le cartelle prese in esame riguardano pazienti maschi (n=13) e femmine (n=17) che hanno iniziato la terapia tra il 2007 e il 2014: la durata dei trattamenti al momento della prima rilevazione è mediamente di 14,07 mesi (d.s.= 19.93). I partecipanti hanno un’età media di 38,00 anni (d.s.= 9.90).
9 sono coniugati e 4 separati, la maggioranza (n=21) è senza figli. Il livello socio economico è medio-alto: 11 pazienti hanno conseguito la laurea, il restante il diploma di media superiore.
Per ciascun paziente sono state valutate le seguenti aree:
• Condizioni mediche (cioè indagine sulla presenza di malattie di interesse medico)
• Condizioni psicopatologiche (cioè indagine sulla presenza di disturbi mentali e disturbi di personalità seguendo la classificazione diagnostica del DSM)
• Meccanismi di difesa (indagine sui meccanismi di difesa presenti secondo la griglia di valutazione di Perry)
• Valutazione delle fasi di sviluppo psicosessuale
• Valutazione degli stili di attaccamento (valutati tramite il questionario self-report ASQ Attachment Style Questionnaire (Feney, JA., Noller, P., Hanrahan, M. 1994).
Le aree sono state scelte per potere descrivere in modo metodologicamente rigoroso la presenza di condizioni di sofferenza psichica classificate secondo il metodo “descrittivo” e oggettivo del DSM, integrandolo con la valutazione di parametri “psicodinamici classici” come i meccanismi di difesa e le fasi di sviluppo sessuale, e con la valutazione degli “stili di attaccamento” il cui ruolo alla luce della ricerca e della clinica contemporanea assume un peso sempre più rilevante nel determinare lo sviluppo psichico e relazionale, sia nella direzione di una sana evoluzione che in quello dello sviluppo di condizioni psicopatologiche. Infine l’attenzione alla presenza di condizioni di sofferenza e malattia di pertinenza “medica” nei pazienti nasce dalla peculiarità dei fondamenti “psicosomatici” della metodologia ecobiopsicologica, che vede e tratta i pazienti sempre come soggetti umani che sono una unità psicosomatica di mente e corpo inseriti in un ambiente.
c) Risultati
Condizioni mediche
La quasi totalità di pazienti (n=27; 90%) manifesta una o più patologie con interessamento somatico di più apparati. Nello specifico gli apparati interessati sono: uropoietico e genitale (n=13), pelle (n=7), cardiaco-circolatorio (n=8), digerente (n=6), locomotore (n=6), nervoso (n=4), riproduttore (n=3), respiratorio (n=2), endocrino (n=3) e sensoriale (n=2).
In sei pazienti sono stati riscontrati anche disturbi insorti in età evolutiva (fra cui malattie esantematiche n=1, pertosse n=2, osteomielite n=1, enuresi n=5, pleurite n=1, balbuzie= 1).
Per quanto riguarda l’aspetto farmacologico, solo 4 pazienti presentano un trattamento farmacologico in atto, mentre 9 pazienti presentano un trattamento psicofarmacologico.
Disturbi psicopatologici
Laddove è stata effettuata una diagnosi, sull’Asse I del DSM, si è riscontrata una prevalenza di disturbi d’ansia (n=11 in totale, di cui 5 disturbi d’ansia generalizzati, 2 disturbi da attacchi di panico con agorafobia, un disturbo ossessivo compulsivo, un caso di eritrofobia e un disturbo d’ansia non altrimenti specificato), seguiti da disturbi dell’umore (n=9 in totale, di cui 4 episodi depressivi moderati, 4 disturbi distimici e un disturbo depressivo maggiore) e dai disturbi somatoformi (n=5 in totale, di cui 4 disturbi somatoformi e un disturbo ipocondriaco). Sempre sull’Asse I si riscontra, inoltre, un disturbo del controllo degli impulsi (n=1 Disturbo del controllo degli impulsi NAS, Shopping compulsivo), un disturbo sessuale (n=1 Disturbo dell’orgasmo) e un disturbo dissociativo (n=1 amnesia dissociativa).
Per la metà dei pazienti (n=15) sono stati segnalati disturbi sull’Asse II del DSM IV. Di questi la prevalenza risulta appartenere ai disturbi di personalità appartenenti al gruppo C n=11 (che contiene disturbi: evitante, dipendente e ossessivo compulsivo), mentre si riscontra un minore numero di disturbi di personalità appartenenti al gruppo B n=5 (che contiene Antisociale, Borderline, Istrionico, Narcisistico), mentre solo uno appartiene al gruppo A (che contiene Paranoide, Schizoide, Schizotipico).
Meccanismi di difesa
I meccanismi di difesa sono stati codificati in 4 sottocategorie non mutualmente escludentesi (mature, nevrotiche, psicotiche, narcisistiche) in base alla griglia di valutazione di Perry (1990).
Le difese nevrotiche sono presenti in 21 casi, seguono le difese psicotiche in 15 casi, quelle narcisistiche in 11 casi, mentre quelle mature sono state rilevate in 7 pazienti.
Fasi di sviluppo psicosessuale
Rispetto alla diagnosi descrittiva, in riferimento alle fasi di sviluppo freudiane, la maggioranza dei pazienti si situa ad un livello di sviluppo orale (n=19), mentre una minoranza anale (n=9) ed uno solo a livello edipico (n=1).
Stili di attaccamento (AQS)
Lo stile di attaccamento è stato valutato tramite il questionario self-report ASQ Attachment Style Questionnaire (Feney, JA., Noller, P., Hanrahan, M. 1994). Il questionario consente di valutare l’attaccamento adulto prendendo in cosiderazione 5 dimensioni: Fiducia, Bisogno di approvazione, Secondarietà delle relazioni, Disagio per l’intimità, Preoccupazione per le relazioni.
Il questionario è stato somministrato a 30 pazienti: 16 presentano un attaccamento sicuro (53%), 14 un attaccamento insicuro (47%), di questi 8 con aspetti sia d’ansia che di evitamento, 5 con aspetti prevalentemente d’ansia e uno di evitamento.
FOLLOW-UP DELLE MODIFICAZIONI AVVENUTE A SEGUITO DEL TRATTAMENTO, FINALIZZATO A VALUTARE L’EFFICACIA DELL’INTERVENTO CONDOTTO CON IL METODO DELLA PSICOTERAPIA A INDIRIZZO ECOBIOPSICOLOGICO
Come previsto dal protocollo della ricerca a distanza di circa 18 mesi (m=19,4 mesi; d.s.= 10,2) dalla precedente rilevazione è stata effettuata dai terapeuti una rivalutazione attraverso l’aggiornamento della cartella clinica e laddove possibile una nuova somministrazione del questionario sullo stile di attaccamento (ASQ). In tutto abbiamo i dati relativi a 28 casi seguiti longitudinalmente.
Di seguito una breve sintesi dei dati aggiornati considerando le aree della cartella clinica
• Trattamento farmacologico e psicofarmacologico= in un caso vengono interrotti sia il trattamento farmacologico per ipertensione sia quello psicofarmacologico perché non più necessari
• Meccanismi di difesa = in 10 casi su 28 (36 %) si riscontra un miglioramento nella qualità e/o quantità, in uno un aggravarsi delle difese che da nevrotiche diventano sia di tipo nevrotico che psicotico.
• DSM asse I= in tre casi viene modificata la diagnosi con una scomparsa del disturbo o miglioramento dei sintomi depressivi e ansiosi.
• DSM asse II= in un caso si riscontra una diagnosi di Disturbo di Personalità NAS non evidenziata nella prima rilevazione.
• Disturbi somatici= 4 casi su 17 migliorano, i restanti rimangono invariati.
OPD: la prospettiva relazionale
Nella cartella clinica viene chiesto al terapeuta di valutare attraverso lo schema di codifica OPD (OPD-2; Diagnosi psicodinamica operazionalizzata; Task Force OPD, 2009) lo stile relazionale del paziente su due dimensioni:
- PROSPETTIVA A: 1) come il paziente sente se stesso e 2) come sente gli altri e la relazione sperimentata dal terapeuta
- PROSPETTIVA B: 1) come il terapeuta sente il paziente e 2) come si sente in rapporto al paziente.
Opd2 - Legenda
Di seguito presentiamo i dati relativi ai 28 casi seguiti nel follow up da cui emergono cambiamenti nel vissuto relazionale:
- in 15 casi (53.5%) è cambiato il modo di vedere se stesso del paziente
- in 15 casi (53.5%) è cambiato il modo di vedere gli altri
- in 14 casi (50%) si è modificato il punto di vista del terapeuta sul paziente
- in 14 casi (50%) è variato il modo di sentirsi del terapeuta in rapporto al paziente.
Per quanto riguarda la tipologia di cambiamento i dati sono molto variabili da caso a caso, considerando però per ogni dimensione l’item più scelto (moda) è possibile descrivere alcuni interessanti cambiamenti dal punto di vista dei vissuti relazionali.
• per quanto riguarda la prospettiva A1 (“come il paziente sente che tende a … nei confronti degli altri”) nella prima rilevazione l’item più frequente è “prendersi particolarmente cura, preoccuparsi” (item n 7). Nella seconda risulta invece maggiormente scelto l’item 6 “armonizzare, evitare le aggressioni”.
• Rispetto alla prospettiva A2 (“come il paziente sente gli altri”) nella prima codifica prevale: “Comandarlo, controllarlo, pretendere, rivendicare” (item 10). Nella seconda valutazione invece è maggiormente presente “Rimproverarlo, accusarlo o incolparlo” (item 12).
• Parallelamente, rispetto alla prospettiva B1 (“come il terapeuta sente il paziente”) interessante notare come il terapeuta senta nella prima rilevazione il paziente maggiormente “rivendicare spazio e indipendenza/autonomia per se stesso” (item 17). Nella seconda invece prevale “lasciare molto spazio, lasciare fare da sé” (item 1).
• Per quanto concerne la prospettiva B2 (“come il terapeuta si sente in rapporto al paziente”) in entrambe le osservazioni si osserva una prevalenza di “Guidarlo, evitare di influenzarlo” (item 2).
Nell’ambito di “come il paziente sente che tende a … nei confronti degli altri” i terapeuti rilevano nella prima fase di lavoro un atteggiamento prevalentemente caratterizzato da cura verso l’altro e preoccupazione. Interessante come tale modalità nella seconda rilevazione sia meno frequente, a favore di una posizione in grado maggiormente di armonizzare i conflitti, mediando tra i propri bisogni e quelli altrui ed evitando le aggressioni.
Significativo inoltre come i terapeuti valutino il modo in cui il paziente sente gli altri. Nella prima rilevazione il paziente appare dominato dagli altri nella possibilità di compiere in maniera autonoma decisioni e dirigere le proprie azioni. Nella seconda invece si osserva un minor grado di controllo sulle azioni, mentre permane la percezione di una tendenza da parte degli altri a criticare, non condividere e svalutare le scelte compiute ora in maniera maggiormente autonoma e personale.
Interessante l’osservazione sulla dinamica relazionale tra terapeuta e paziente: anche in questo caso il tema dell’autonomia e della regolazione della distanza tra i propri bisogni e quelli altrui appare centrale.
In particolare i terapeuti valutano come molto frequente all’inizio del lavoro terapeutico un atteggiamento nel paziente verso il terapeuta caratterizzato dalla ricerca di autonomia e indipendenza. Nella seconda rilevazione sembra emergere invece con maggiore frequenza una tendenza a lasciare molto spazio a sé e all’altro nella relazione.
La percezione del terapeuta verso il paziente più frequentemente indicata dai terapeuti nel corso di entrambe le rilevazioni, infine, è caratterizzata dalla tendenza a guidare, senza influenzare. Tale atteggiamento appare in linea con l’approccio terapeutico ecobiopsicologico, illustrato nell’introduzione, caratterizzato dal favorire l’espressione individuale soggettiva, coniugato ad un coinvolgimento attivo e di guida nel processo di comprensione e attribuzione di senso della malattia o del disagio sperimentati dal paziente.
Stili di attaccamento (AQS)
Dei 28 pazienti che avevano partecipato alla fase iniziale della ricerca accettando di rispondere al test, 11 hanno risposto nuovamente al questionario sull’attaccamento (AQS) proposto dal proprio psicoterapeuta.
Nella prima rilevazione di questi 11, 7 erano risultati sicuri e 4 insicuri. Al momento del follow up sono ora 4 i pazienti sicuri contro 7 pazienti insicuri.
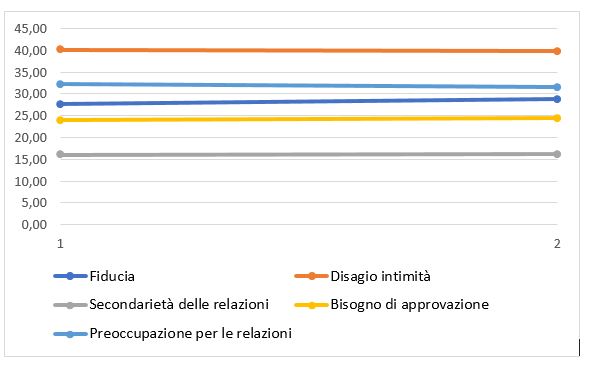
Guardando nello specifico i punteggi delle diverse scale (Fiducia, Bisogno di approvazione, Secondarietà delle relazioni, Disagio per l’intimità, Preoccupazione per le relazioni) nelle due rilevazioni è possibile evidenziare una certa stabilità (vd, Figura 1): la prevalenza di pazienti classificati come insicuri nella seconda rilevazione risulta associato al fatto che i punteggi per la scala della fiducia si pongono al limite della soglia di rischio, considerando come normativi i punteggi del campione italiano (Fossati, Feeney, Grazioli, Borroni, Acquarini, Maffei, 2007). Pertanto piccole variazioni intorno ai punteggi di cut-off fanno sì che nella seconda rilevazione più pazienti risultino insicuri.
Figura 1
Tale dato potrebbe essere interpretato come un abbassamento delle modalità difensive del paziente, ed una maggiore apertura e presa di coscienza delle criticità che investono il senso “di base”, fondante, della sicurezza in se stessi e negli altri.
Ricordiamo che il campione, quantitativamente limitato, suggerisce di usare cautela prima di generalizzare i dati ottenuti.
c) Conclusioni
Il nostro campione di casi esaminati, pur ancora ridotto, presenta alcuni dati quantitativi su cui si possono proporre ipotesi interpretative interessanti, che sono anche possibili punti di partenza per indagini future.
In primo luogo, si deve rilevare come un elevato numero di pazienti le cui condizioni di sofferenza sono riconducibili a patologie tradizionalmente definite come attinenti alla sfera “psichica” siano contemporaneamente portatori di disturbi di interesse medico, nel nostro caso ben il 90%. Se tali dati venissero confermati da studi su campioni più ampi si potrebbe dedurre che ben pochi pazienti che sono portatori di disturbi d’ansia o dell’umore, secondo la classificazione in asse I del DSM, che sono affetti da disturbi di personalità collocabili nel cluster C, che “funzionano” con meccanismi di difesa e organizzazione della personalità di tipo nevrotico, e che infine hanno stili di attaccamento insicuro di tipo ansioso-ambivalente e evitante, “stanno bene” fisicamente: in grande maggioranza, invece, soffrono di malattie e di disfunzioni a livello somatico che sono sufficientemente gravi da richiedere indagini mediche che portano a precise diagnosi, e spesso a necessari trattamenti farmacologici, anche in cronico. Il dualismo cartesiano mente-corpo è stato da anni messo in discussione dagli studi che hanno dimostrato come lo stress “psichico” e relazionale, ad esempio, possa portare a danni a organi e apparati attraverso l’increzione cronica di cortisolo. Allo stesso modo, già nel 1998 il premio Nobel Kandel scrisse in un articolo divenuto storico cha la psicoterapia è in grado di produrre cambiamenti strutturali nel sistema nervoso centrale, modificando a livello anatomico il disegno delle connessioni fra cellule nervose. I nostri dati, per quanto limitati e quindi necessitanti di ulteriori conferme su campioni più ampi, ci dicono che la “sofferenza” degli esseri umani è fenomenologicamente un fatto “psicosomatico”. La diagnosi e la terapia, quindi, non possono ignorare uno dei due poli, e soprattutto lo psicoterapeuta non può “vedere” con competenza e profondità i sintomi psichici, i meccanismi di difesa, gli stili relazionali e di attaccamento rimanendo cieco a quanto accade alla pressione arteriosa, ai polmoni, al cuore, al sistema endocrino e agli organi e apparati del soggetto umano che si rivolge a lui.
In questa prospettiva, il nostro studio dimostra che il processo psicoterapico a indirizzo ecobiopsicologico ha ottenuto modifiche in positivo della condizione dei pazienti trattati sia sul piano della sofferenza psichica che di quella somatica. In particolare, si è ottenuto il miglioramento dei disturbi somatici in 4 casi su 17, circa il 20% dei soggetti che presentavano tali disturbi. In un caso il medico curante ha potuto sospendere il trattamento con farmaci antipertensivi perché l’ipertensione aveva avuto una stabile remissione, e in un altro la remissione dei sintomi ha consentito la sospensione della terapia psicofarmacologica. Quanto alle modificazioni riguardanti l’assetto psicodinamico del funzionamento mentale paziente, cioè i meccanismi di difesa, in 10 casi su 28 (36 %) si riscontra un miglioramento nella qualità e/o quantità delle difese, mentre in uno solo un aggravarsi delle difese che da nevrotiche diventano sia di tipo nevrotico che psicotico. In altre parole, il “funzionamento” sia somatico che psicologico dei pazienti si è modificato in un numero non trascurabile di casi facendosi, in particolare nell’uso delle “difese” dell’apparato psichico, meno doloroso, più tollerabile e funzionale.
In secondo luogo, un dato quantitativo che merita una riflessione “qualitativa” sul senso del processo psicoterapico ecobiopsicologico sono gli items che mostrano una modificazione quantitativamente rilevante (oltre il 50% dei casi) di come cambia il modo del paziente di vedere se stesso e di vedere gli altri. Ciò significa che il metodo ecobiopsicologico, con la sua particolare centratura sull’uso del simbolo, a cui si fa ricorso per comprendere il “senso” in una prospettiva complessa (e non solo le “cause” in una visione deterministica lineare) di ciò che accade al paziente (sintomi, malattie, traumi, dinamiche familiari, snodi esistenziali) consente ai soggetti trattati di accedere a un funzionamento mentale meno stereotipato e quindi potenzialmente più versatile, “resiliente” e potenzialmente creativo. A corollario di ciò, è opportuno sottolineare che nel corso del processo terapeutico si modifica in un numero non trascurabile di casi anche il modo in cui il terapeuta vede il paziente, ulteriore conferma che il metodo usato tende a fare germinare una percezione più aperta, simbolica, immaginale e versatile nel “campo” terapeutico, e non solo nel paziente, coinvolgendo quindi anche la mente del terapeuta.
Lo studio conferma la efficacia del metodo attraverso la valutazione dei seguenti item: i pazienti migliorano in una percentuale non trascurabile su quattro assi: i sintomi fisici, i sintomi psichici, gli assetti psicodinamici (meccanismi di difesa e stili relazionali) e la flessibilità nel percepire se stessi e gli altri.
Come ipotesi euristica, valutando che il metodo ecobiopsicologico è centrato su tre nuclei fondanti, e cioè la unità mente-corpo in una visione psicosomatica integrale, l’approccio complesso e non riduzionistico a ciò che accade al paziente, e l’uso dello strumento simbolico, immaginale e amplificativo nella “comprensione” del materiale clinico, possiamo suggerire quanto segue.
Il metodo ecobiopsicologico ha come obiettivo la salute mentale e fisica non come semplice “assenza” di sintomi o di condizioni di alterato funzionamento psichico o somatico (tutti, in qualche modo, nella vita ci ammaliamo) ma come un “processo” di mantenimento di una condizione di equilibrio dinamico psicosomatico in cui sono presenti cinque fattori:
1. Un accettabile equilibrio fra etero-regolazione e auto-regolazione (cioè, per stare bene ho bisogno di un ambiente e di relazioni positive, ma anche in loro assenza, entro certi limiti, riesco a proteggere la mia “salute”, autoregolandomi. Le stesse relazioni, come nell’attaccamento sicuro, dovrebbero essere la premessa perché si crei, e non la alternativa, alla autoregolazione )
2. Una accettabile dotazione di capacità di “autoriparazione”, somatica e psichica (cioè, dispongo di meccanismi che mi permettono di “riparare” disequilibri, carenze, conflitti e frustrazioni in modo che queste non raggiungano un livello intollerabile
3. Una accettabile “resilienza”, cioè capacità di essere quel tanto capace di modificarsi con relativa elasticità anche di fronte a situazioni problematiche
4. Una accettabile conservazione della soggettività: cioè l’individuo non è mai totalmente espropriato della propria capacità di decidere e di rapportarsi come soggetto con le situazioni (biologiche, psicologiche e relazionali) e quindi non finisce per essere totalmente in balia di esse.
5. Una accettabile capacità di “comprendere” la sofferenza da parte della coppia terapeuta paziente. La intendiamo nel senso profondo di com-prendere, che si declina nel duplice significato di accedere simbolicamente al senso che appartiene agli eventi della vita del paziente, inclusi quelli negativi, patologici, dolorosi, ma anche in quello di “comprenderli” come appartenenti a se, al proprio destino, evitando nel limite del possibile di scinderli, dissociarli, proiettarli in un “fuori” da cui finiscono poi per riprecipitare traumaticamente come contenuti alieni e non riconoscibili sul soggetto, spesso sotto forma di sintomi fisici, psicologici e relazionali. In questa prospettiva anche dove, valutando l’attaccamento attraverso il self report, si coglie dopo il trattamento un “peggioramento” della fiducia percepita in se stessi e negli altri, si potrebbe parlare di un aumento della disponibilità a riconoscere la presenza delle proprie insicurezze, e quindi come un passaggio evolutivo di presa di coscienza, fondamentale per lo sviluppo di una rappresentazione maggiormente sicura dell’attaccamento in età adulta.
Bibliografia
American Psychiatric Association (2001). DSM-IV-TR, Manuale diagnostico e statistico dei disturbi mentali – Text Revision. Masson, Milano.
Fossati, A., Feeney, J.A., Grazioli, F., Borroni, S., Acquarini, E., Maffei, C. (2007). L’Attachment Style Questionnaire (ASQ) di Feeney, Noller e Hanrahan. In Barone, L., Del Corno, F., La valutazione dell’attaccamento adulto: i questionari autosomministrati. Raffaello Cortina Editore, Milano, pp. 181- 196.
Frigoli D.: Fondamenti di Psicoterapia Ecobiopsicologica, Armando, Roma 2007.
Frigoli D.: Il Linguaggio dell’Anima, Edizioni Magi, Roma 2016.
Perry, J.C. (1990). Defense Mechanism Rating Scale. 5th edition. Versione originale pubblicata in Appendice di Lingiardi, V., Madeddu, F., I meccanismi di difesa. Teoria clinica e ricerca empirica. Raffaello Cortina, Milano 1994.
Task Force OPD (2009). OPD - 2 Diagnosi psicodinamica operazionalizzata. Manuale per la diagnosi e la pianificazione del trattamento. Franco Angeli Editore.










 Accedi all'area riservata
Accedi all'area riservata